Spp расшифровка. Уреаплазма spp. Изменение количества лактобактерий
25.10.2018
Что это такое уреаплазма спп? Уреаплазма spp - это инфекционная болезнь, которую провоцирует микроб ureaplasma species. У этого микроорганизма существуют признаки вируса, микоплазмы и бактерии.
Этот возбудитель болезни, который в небольшом количестве присутствует в организме вполне здорового человека. В период снижения иммунитета, данный микроб, который находится в мочеполовой системе, начинает размножаться и разрушать клетки органов. В крайне редких случаях ureaplasma species, может находиться в легких и почках.
Название «species» объединяет микроорганизмы ureaplasma parvum и ureaplasma urealyticum. Эти организмы обитают на слизистой оболочке половой системы и мочевыводящих каналов человека, провоцируя при не здоровой иммунной системе, инфекционную болезнь уреаплазмоз.
Ureaplasma spp - это специфическая бацилла, представляющая собой субстанцию, которая переходит от вируса к бактерии и при этом Ureaplasma spp не имеет клеточной оболочки.
Факторы, которые способствуют заражению уреаплазма spp
Факторы, при которых микроорганизм уреаплазма spp начинает размножаться, принося разрушения организму человека:
- нарушения в микрофлоре кишечника;
- снижение защитных свойств иммунной системы;
- понижение уровня лейкоцитов в крови;
- хронические заболевания мочевой системы и половых органов;
- частое применение антисептиков в области половых органов;
- дисбаланс слизистой влагалища;
- лечение антибиотиками;
- прием гормональных препаратов;
- травматизм мочевых каналов и половой системы;
- регулярные стрессовые ситуации;
- переохлаждение организма;
- период беременности и момент родов.
Уреаплазма spp внедряется в клетку половых органов и разрушает их.
Симптомы болезни, которые вызывает уреаплазма spp
Болезнь, которую провоцирует уреаплазма spp - уреаплазмоз. Инфекции вызывает воспалительные процессы органов мочеполовой системы.
Симптомы, при которых можно самому определить наличие в организме инфекции уреаплазма spp:
- жжение в момент мочеиспускания;
- покраснение и отек уретры;
- появление гнойных или кровяных частиц в составе мочи;
- выделения из уретры слизистой консистенции, с неприятным гнилостным запахом;
- тянущая боль внизу живота;
- неприятные ощущения при сексуальном акте;
- сбой цикла менструации;
- кровавые выделения после полового акта и в промежутках между менструациями.
Эти признаки проявление острой формы заболевания уреаплазмы. Из-за того, что эта болезнь протекает в тихой форме, многие просто не подозревают о ее существовании, а некоторые симптомы, которые появляются, вскоре проходят.
При недостаточном лечении или не лечении уреаплазмоза, эта болезнь переходит в хроническую стадию развития.
Уреаплазма спп: симптомы мужского организма
У сильной половины человечества, наличие в организме микроба уреаплазма спп проявляется симптомами заболевания уреаплазмоз. Признаки болезни в виде воспаления простаты, отражается на мочевом пузыре, уретры, патологии яичек. Появление выделений из каналов мочеполовой системы, тянущие боли в мошонке. При этой болезни значительно снижается потенция и либидо. От уреаплазмоза часто может быть мужское бесплодие.
Инфекция имеет свойства прикрепиться к сперматозоидам и тем самым сделать их не подвижными или малоподвижными. Это означает, что они не оплодотворяют яйцеклетку.
Если у мужчины болезнь уреаплазма - зачатие невозможно. Нарушается эрекция и появляется преждевременная эякуляция. Появляется повышение температуры.
Мужчинам нужно прийти на прием к урологу, который пропишет, как вылечить уреаплазму.
Уреаплазма spp: симптомы женского организма
 Каждой женщине, необходимо знать, что такое уреаплазмоз и как проявляется уреаплазма spp. Симптомы уреаплазмоза женского организма:
Каждой женщине, необходимо знать, что такое уреаплазмоз и как проявляется уреаплазма spp. Симптомы уреаплазмоза женского организма:
- выделения из влагалища. Нормой, являются прозрачные выделения, если появились выделения жёлтого цвета и гнилостного запаха, то это первый сигнал о том, что в организме есть воспалительный процесс и находится инфекция уреаплазма spp;
- рези внизу живота - это сигнал о том, что инфекция попала в матку, и в ней начался воспалительный и разрушительный процесс;
- частое мочеиспускание и постоянные позывы к мочеиспусканию. Процесс мочеиспускания проходит с болезненными признаками, чаще всего, это жжение внутри всего канала и в моче появились кровавые или гнилостные нити;
- неприятные ощущения и дискомфорт во влагалище в момент полового акта и боли после него, кровавые выделения;
- сбившийся и болезненный цикл менструации, кровотечения во время менструации.
У женщин, поражается этими микробами матка, придатки и влагалище.
Данная инфекция в женском организме приводит к бесплодию, если во время не была сделана диагностика и не проведено комплексное лечение заболевания. Из уретры в матку инфекция попадает в том случае, если у женщины пониженный иммунитет. Первыми симптомами попадания инфекции в матку, являются нарушение менструального цикла, кровотечения меж менструальных циклов, гнойниковые выделения из влагалища.
Воспалительный процесс маточных труб приводит к внематочной беременности и бесплодию.
Если вы в своем организме ощущаете признаки уреаплазмоза, тогда обязательно необходимо обследоваться у гинеколога и венеролога.
Уреаплазма спп: симптомы при беременности
Инфекция уреаплазма спп в период беременности не оказывает на плод никакого влияния, не вызывает пороки развивающего организма в утробе матери, не заражает ребенка. До момента зачатия многие и не догадываются о наличии уреаплазма спп в мочеполовой системе. Причина этому есть бессимптомное развитие болезни.
Если эта инфекция есть в организме женщины, которая вынашивает ребенка, то в этом случае могут быть осложнения при беременности, это выкидыши и преждевременные роды. Обследование на уреаплазмлоз - это обязательное обследование перед наступлением беременности и в период вынашивания ребенка.
Если при обследовании в период вынашивания ребенка, поставлен диагноз уреаплазмоз, тогда лечение начинают с 22 недели беременности. Лечение более на раннем сроке, может принести больше вреда развивающемуся плоду, чем сама инфекция.
Если женщина рожает ребенка естественным способом, тогда при прохождении ребенком родовым каналам, он заражается болезнью, которая есть в организме матери. Последствием заражения данной болезнью возможно развитие у ребенка уретрита и пневмонии, которая спровоцирована уреаплазмой.
Для беременных единственным лекарством является антибактериальный препарат Джозамицин - 500 мг 3 раза в сутки, в течение 10 дней.
Диагностика наличия в организме уреаплазма спп
Перед тем, как заняться лечением, необходимо провести диагностику и сдать анализы на инфекцию уреаплазма спп. Внешнее обследование больного не может быть гарантией поставленного диагноза. Чтобы выявить на какой стадии находится воспалительный процесс, что могло активировать размножение уреаплазмы спп, необходимо провести обследование и ряд лабораторных исследований:
- серологические исследования;
- микробиологические анализы;
- исследования методом генетического зонда;
- анализ на содержание иммуноферментов;
- ПЦР - диагностическая проверка,
Микроскопическое исследование позволяет выявить воспалительный процесс в половой системе и установить состояние репродуктивных органов женского организма.
Также для точного диагноза необходимо сдать бакпосев. Этот анализ дает полную картину на наличие патогенной микрофлоры и численность ее в организме, а также реакцию этих бактерий на антибиотики.
По результатам бакпосева можно рассчитать точную дозу медикаментов для лечения и подобрать наиболее подходящие для лечения антибиотики.
Веществом для этого анализа служит соскоб с мочеполового канала у мужчин и мазок выделений с уретры.
Для проведения бакпосева у женщины берется:
- сыворотка;
- моча;
- кровь;
- соскоб с уретры;
- выделения из влагалища.
Бакпосев на уреаплазма спп проводится как для установки правильного диагноза, так и проверки на излечиваемость болезни, после двухнедельного курса терапии.
Медикаментозное лечение уреаплазма спп
 Уреаплазмоз - это болезнь, которая вызвана патогенными микроорганизмами, уреаплазма спп и значит, она не безопасна для комфортного состояния организма и должна лечиться.
Уреаплазмоз - это болезнь, которая вызвана патогенными микроорганизмами, уреаплазма спп и значит, она не безопасна для комфортного состояния организма и должна лечиться.
Лечение уреаплазма спп у женщин и представителей мужского пола, необходимо начинать с того, что корректировать иммунитет в первую очередь. Без здоровой иммунной системы невозможно излечить инфекционные болезни. Параллельно с поднятием иммунитета включают и медикаментозное воздействие на возбудителя болезни уреаплазма спп. Чем лечить уреаплазма парвум и как лечить прописывается врачом венерологом. Также для лечения заболевания необходима консультация уролога (для больных мужчин) и гинеколога для заболевших уреаплазмозом женщин.
Самые эффективные лекарства для лечения:
- препараты на основании тетрациклина;
- макролиды и линкозамиды;
- препараты иммуномодулиющего свойства;
- гепатопротекторы, поливитамины и пробиотики.
По необходимости больному предписывают экстракты лекарственных трав, которые повышают иммунитет: эхинацеи, элеутерококка, аралии.
Уреаплазмоз женского и мужского организма необходимо лечить препаратами, которые имеют антибактериальные свойства. Таблетки от уреаплазмы спп, назначаются курсами. Схема лечения:
- Доксициклин - курс 10 дней по 100 мг 2 раза в день после принятия еды;
- Джозамицин - курс 10 дней по 500 мг 3 раза в день после принятия еды;
- Эритромицин - по 0,5 мг принять 4 раза за сутки после принятия еды.
- Азитромицин - курс приема 4 дня, в первый день необходимо принять 500 мг, а потом по 250 мг 1 раз в сутки после принятия еды.
Также в лечении используют препараты: Офлоксацин, Кларитромицин, Мидекамицин.
Для женщин, которые вынашивают ребенка, можно принимать только препарат Джозамицин.
Женщины, у которых уреаплазма спп находятся в половой сфере, вместе с лечебными препаратами назначают спринцевание и вагинальные антисептические тампоны.
Симптомы и лечения заболевания уреаплазмы одинаковы для обоих полов. При диагнозе уреаплазмоз, лечение проходят оба половых партнера.
Схема лечения и подбор препаратов, прописывается только лечащим врачом на основании результатов диагностики.
Во время лечения уреаплазма спп запрещены половые контакты, курение и употребление алкоголя, а также необходимо исключить из своего рациона острую пищу.
Очень важно при лечении данной болезни соблюдать гигиену.
Ureaplasma spp – нормальный обитатель организма человека, населяющий слизистые оболочки мочеполовых органов и вызывающий при снижении иммунитета воспаление урогенитального тракта. Когда количество микроорганизмов в отделяемом половых органов и уретры превышает определенный порог, болезнь начинает проявляться клинически: у женщин появляются симптомы вульвовагинита, а у мужчин - или . После выявления микробов проводят типирование, в процессе которого определяют вид уреаплазм и их количество в организме.
Уреаплазмоз – бомба замедленного действия. Это инфекционное заболевание, передающееся преимущественно половым путем. Уреаплазмоз может протекать бессимптомно или же проявляться выраженными клиническими признаками при каждом обострении. Это довольно неприятная патология, приводящая к расстройству половой функции и бесплодию. Уреаплазма спп считается патогенным и вредным для организма микробом, передающимся половым путем.
При отсутствии своевременного и адекватного лечения уреаплазмоз приводит к развитию тяжелых последствий: циститу, артриту, спаечному процессу, бесплодию. Скорость развития этих патологий и осложнений в последние годы стремительно растет. Уреаплазма специес часто мешает супружеским парам стать родителями.
Ureaplasma species
Ureaplasma spp - грамотрицательная специфическая коккобацилла из семейства микоплазм, представляющая собой переходную субстанцию от вируса к бактерии и не имеющая клеточной оболочки. Уреаплазма получила свое название благодаря способности гидролизировать мочевину.
 Любимым местом обитания ureaplasma species является мочеполовая сфера.
В более редких случаях микроб поселяется в легочной или почечной ткани. Уреаплазма спп – общее название условно-патогенных микробов, имеющих сходные морфологические и биохимические свойства: ureaplasma urealiticum и ureaplasma parvum. Термин «species» применяют, когда анализ ПЦР выявляет структуры ДНК, свойственные уреаплазме, без проведения дальнейшего исследования и определения вида уреаплазмы.
Любимым местом обитания ureaplasma species является мочеполовая сфера.
В более редких случаях микроб поселяется в легочной или почечной ткани. Уреаплазма спп – общее название условно-патогенных микробов, имеющих сходные морфологические и биохимические свойства: ureaplasma urealiticum и ureaplasma parvum. Термин «species» применяют, когда анализ ПЦР выявляет структуры ДНК, свойственные уреаплазме, без проведения дальнейшего исследования и определения вида уреаплазмы.
Ureaplasma species может довольно долго персистировать на слизистой оболочке половых органов и никак не проявляться. Часто носители инфекции узнают об этом совершенно случайно во время медосмотра. Люди спокойно живут с ureaplasma spp всю жизнь, не подозревая об их наличии.
Под воздействием неблагоприятных факторов естественный баланс микроорганизмов в организме нарушается, уреаплазмы начинают интенсивно размножаться и проявлять свои патогенные свойства, вызывая различные недуги.
Факторы, способствующие заражению ureaplasma species:
- Изменение микрофлоры кишечника,
- Снижение лейкоцитов в крови,
- Ухудшение состояния кожи,
- Иммунодефициты,
- Хронические заболевания мочеполовых органов,
- Злоупотребление местными антисептиками,
- Кислотно-щелочной дисбаланс во влагалище женщины,
- Бактериальный ,
- ИППП,
- Прием антибиотиков и гормонов,
- Травмы мочеполовых органов,
- Частые стрессы,
- Переохлаждения,
- Беременность, роды.
Уреаплазма спп опасна тем, что она проходит через микропоры и является резистентной к ряду противомикробных препаратов. Бактерия внедряется в геном половых клеток и нарушает их функции.
Эпидемиология
Источником и резервуаром инфекции являются больные женщины и стойкие носители уреаплазм. Мужчины считаются временными носителями инфекции, способными заражать женщин во время близости.
Инфицирование ureaplasma spp. происходит несколькими путями:
- Половым - при орально-генитальном, вагинальном и анальном контакте,
- Вертикальным - от больной матери плоду во время беременности и родов,
- Гематогенным - через инфицированную плаценту и сосуды пуповины,
- Трансплантационным - при пересадке органов,
- Гемотрансфузионным - при переливании крови,
- Контактно-бытовым - в крайне редких случаях.
Половой путь распространения инфекции встречается чаще всего. Заражение обычно происходит во время незащищенного полового акта. Поскольку уреаплазмы – микроорганизмы очень мелкого размера, они свободно могут проникнуть даже через поры презерватива. У лиц, имеющих сильный иммунитет, патология развивается крайне редко.
Уреаплазма спп чаще всего обнаруживается у женщин, имеющих несколько половых партнеров, готовящихся стать матерью, проходящих гормонотерапию, у социально неблагополучных лиц.
Симптоматика
У здоровых людей уреаплазма спп никак не проявляется. При малейших неполадках в организме снижается иммунная защита, и появляются клинические признаки уреаплазмоза.

У мужчин уреаплазмоз обычно протекает по типу уретрита, цистита, пиелонефрита. Ureaplasma species гнездятся у женщин во влагалище и в полости матки. Она вызывает , неоплазию шейки матки, цервикальную недостаточность, уретральный синдром и недержание мочи. Пред- и постменструальные периоды - наиболее подходящее время для появления клинических признаков болезни. Чем моложе женщина, тем более выражена симптоматика уреаплазмоза.
Клинические признаки заболеваний, обусловленных ureaplasma species:
- У женщин появляются необильные выделения из влагалища без цвета и запаха, иногда с примесью крови; боль внизу живота, усиливающаяся во время полового акта и сразу после его; зуд и жжение в промежности; чувство переполнения мочевого пузыря и прочие дизурические симптомы. У них снижается либидо, и длительно не наступает беременность. Слизистая оболочка шейки матки при осмотре гиперемирована и отечна.
- Мужчины жалуются на мутные выделения из уретры без запаха, возникающие по утрам; зуд и жжение в промежности; боль внизу живота; дискомфорт при мочеиспускании; болезненность при прикосновении к мошонке и головке члена; снижение либидо. У мужчины с уреаплазмой возникает эректильная дисфункция, изменяется консистенция спермы, ухудшается подвижность сперматозоидов, происходит их разрушение. Сперматогенные клетки деформируются, текучесть спермы ухудшается.
Это симптомы острой формы патологии. При отсутствии своевременной и адекватной терапии они постепенно стихают, заболевание переходит сначала в подострую, а затем в хроническую форму. У больных остается лишь легкое жжение и дискомфорт в уретре и половых органах. Пациенты часто не замечают «легкие» симптомы и запускают инфекцию. Если болезнь не лечить, в органах малого таза могут появиться спайки, сужающие просвет маточных труб и закупоривающие семенной проток. Часто болезнь распространяется вверх по моче-половым путям.
Инфицированные беременные женщины часто не вынашивают ребенка, у них начинаются преждевременные роды и повышается риск развития послеродового эндометрита. Если произошло внутриутробное инфицирование плода, у новорожденного может развиться пневмония, гипотрофия, нейропатия.
Диагностика

Диагностика уреаплазменной инфекции у мужчин начинается с внешнего осмотра половых органов, пальпации мошонки, ректального обследования простаты. Затем у больного берут из уретры, мочу и семенную жидкость и проводят микроскопическое исследование. УЗИ простаты и мошонки позволяет подтвердить или опровергнуть предполагаемый диагноз. У женщин осматривают влагалище и шейку матки, пальпируют яичники, проводят полное гинекологическое обследование. Микроскопия мазков из уретры, влагалища и шейки матки, а также УЗИ органов малого таза являются дополнительными диагностическими методами.
Лабораторная диагностика заболеваний, вызванных ureaplasma species:

Лечение
Во время лечения уреаплазменной инфекции больным рекомендуют отказаться от половой жизни, придерживаться определенной диеты, не употреблять алкоголь. Спустя две недели после проведения терапевтического курса выполняют контроль излеченности.

Кус лечения длится в среднем два месяца. Показателем излеченности является отрицательный результат ПЦР-диагностики, указывающий наполное уничтожение микробов в исследуемом образце. При более сильном поражении организма лечение могут продлить до полугода. Контрольный анализ на наличие уреаплазмы спп проводят через 2 недели и через месяц после окончания лечения.
Ureaplasma species - возбудитель урогенитальной инфекции, устойчивый к действию широкого спектра антибиотиков и не вызывающий стойкого иммунитета после лечения, с чем связаны частые рецидивы заболевания.
Профилактика
Профилактические мероприятия, предупреждающие развитие уреаплазмоза:
- Использование презервативов,
- Обработка половых органов после секса антисептиками,
- Гигиена половых органов,
- Периодическое обследование на ИППП,
- Регулярное посещение гинеколога и уролога,
- Лечение хронических заболеваний мочеполовой сферы,
- Ведение здорового образа жизни,
- Укрепление иммунитета.
Ureaplasma species присутствует в организме практически каждого человека и спокойно уживается с другими бактериями, не причиняя вреда. Но это не значит, что можно не обращать внимание на таких «сожителей». Малейшее превышение допустимого количества данных микробов часто приводит к развитию индивидуальной реакции со стороны организма и становится причиной различных заболеваний.
Уреаплазма специес вызывает патологию у обоих половых партнеров. Каждому из них следует посетить врача, пройти диагностическое обследование, по результатам которого будет назначена интенсивная терапия.
Видео: врач о уреаплазменной инфекции
Видео: мнение специалиста о уреаплазменной инфекции
Протокол типа SPP (полное название на англ. «Sequenced Packet Protocol») предназначен и используется с целью обеспечения надежной и качественной передачи необходимых данных на транспортном уровне между пользователями. Протокол работает в постоянном режиме с установлением соединения. Основные функции протокола – это обеспечение подтверждения переданных данных, передача массивов данных требуемого объема и сохранение порядка их следования. Для более удобного ознакомления с составом блока SPP следует ознакомиться с нижеприведенной таблицей.
В данной таблице поле с наименованием «Тип данных» отражает непосредственно тип передаваемых данных. Драйвер SPX полностью игнорирует все значения полей в диапазоне от 00 до FD. Данные значения могут произвольно использоваться программой. Значение поля FE идентифицирует посылаемый запрос разъединения, а FF определяет подтверждение образования разъединения.
Поле «Идентификатор канала (отправителя)», так же как и поле «Идентификатор канала (получателя)» определяют канал обмена в драйвере. Этот драйвер может организовывать несколько возможных каналов обмена одновременно по каждому имеющемуся сокету.
Имеющиеся поля счетчиков идентифицируют номера пакетов как подтвержденных, так и переданных. Поле «Буферы для приема (количество)» показывает сколько в данный момент времени пакетов может принять драйвер.
Поле «Управление потоком данных» представлено в нижеприведенном списке:
- Бит №7- Признак пакетов системных («System Packet».). При передаче данных должен быть установлен в «0».
- Бит №6 - Данный бит используется драйвером, однако точное значение его не определено.
- Бит №5 - Бит «Atention» передается в полностью неизменном виде программе, так как игнорируется драйвером.
- Бит от №0 до №4 - Бит «End of Message» используется программой для уведомления об окончании передачи всех данных. Драйвер программы передает данный бит в полностью неизменном виде.
Максимальная длина пакетов SPP не может быть более чем 576 байтов. Во время организации соединения процессы клиента имеют возможность согласовывать использование пакетов различных размеров. Однако при этом SPP не производит определение характера данного согласования.
Врачи часто назначают анализы и различные методы исследования, при этом не всегда толком объясняют их результаты. Либо девушка решила сама сделать анализ, и объяснить результаты некому. Если у вас похожая ситуация с фемофлор 16, разобраться в непонятных столбцах и строках поможет эта статья.
Это лучший метод диагностики бактериальных заболеваний вагинальной флоры. Фемофлор 16 быстро и качественно определяет составные биоценоза урогенитального тракта у женщины, находит бактерии, нарушающие нормальную жизнедеятельность флоры и функционирования адекватной работы влагалища.
Почему эффективность метода лучше?
Фемофлор 16 давно оправдал свои надежды и превзошел другие методы исследования.
Этот анализ делается в режиме реального времени, тогда результат врач и пациент может получить уже через несколько часов. В сравнение - посев на флору влагалища проводится около недели. Это время необходимо для роста патогенной флоры и обнаружения колоний микроорганизмов.
Фемофлор 16 производится путем ПЦР (цепная полимеразная реакция), которая отличается особой чувствительностью и специфичностью.
Метод полимеразной цепной реакции проводится быстрее и качественнее благодаря своему принципу действия и нахождения микроорганизмов. Цепная полимеразная реакция имеет в себе антигены к определенным микроорганизмам, вирусам и другим бактериям, которые заложат бактериологи и вирусологи. В данном анализе закладываются антигены 16 бактерий, список которых указан ниже. Этот анализ в соскобе, взятом с влагалища, ищет нативную ДНК искомого организма. Даже самое малое количество бактерий, вплоть до 1, не смогут укрыться от цепной полимеразной реакции. Анализ быстро определит количество содержащихся бактерий. Поэтому он отличается качеством и специфичностью, в отличие от других методов, которым для определения наличия, а не только количества, необходимо минимальное содержание, гораздо большее, чем 1 микроорганизм.

Анализ берут без специальной подготовки. Единственным правилом правильной подготовки к анализу, чтобы он показал верное значение - соблюдение личной гигиены. Перед походом к врачу необходимо провести туалет наружных половых органов, так как скопление за ночь в естественных кожных складках наружных половых губ может привести к ложным результатам и неверному подсчету количества условно-патогенных и патогенных микроорганизмов.
Не рекомендуется проводить анализ во время менструаций. Так как кровь является лучшей средой обитания и возможности размножения патогенной флоры и просто притягивает нехорошие палочки и кокки.
Фемофлор 16 служит прекрасным методом определения эффективности проведенного лечения.
Показания к проведению анализа

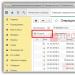
Расшифровка анализа Фемофлор 16
Фемофлор 16 - расшифровка у женщин, норма - все это производится в лаборатории и по специальной таблице.
Расшифровка включает в себя следующие показатели:
- Правильно ли и качественно собран материал на анализ;
- Общая масса бактериальных микроорганизмов;
- Наличие и количественный состав нормального населения влагалища;
- Количественный состав условно-патогенных микроорганизмов;
- Наличие и число патогенной флоры в исследуемом материале.

Определение качества забора материала определяется по составу эпителиальных клеток в мазке. В норме, если забор флоры произведен верно, эпителиальные клетки должны составлять не менее 10000 клеток. Тогда мазок собран правильно и в необходимом количестве.
Общее количество бактериальных микроорганизмов тоже должно иметь свою норму. Нижней границей общего числа бактерий служит 1 000 000 палочек и возможно кокков. Эта цифра должна находится в этих пределах, если подготовка женщины к забору мазка совершена верно.
Нормальную флору влагалища должны представлять лактобациллы. Они правящее население. В нормальных условиях лактофильные палочки должны количественно гораздо превышать остальные микроорганизмы, заселяющие внутреннюю среду влагалища. Они могут составлять от общего количества бактерий до 90%.
Условно-патогенная флора должна находиться в мазке, и всегда там присутствует, но должна иметь свои границы. Активный рост и повышенное количество может спровоцировать такую же болезнь, как и патогенные микроорганизмы. При диагностировании бактериального вагиноза, всегда число анаэробных организмов увеличено по отношению к норме.

Патогенные микроорганизмы должны отсутствовать вовсе. Они могут быть найдены и при относительном полном благополучии организма. Тогда они могут стать либо регулятором болезни при ослаблении иммунитета, либо провоцировать злокачественные новообразования.
Фемофлор 16 назвали не просто так. Этот анализ включает в себя наличие антител к нативной ДНК 16 микроорганизмов, которые могут заселять среду влагалища. Полученные данные собираются в таблицу, в которой указаны найденные бактерии, их количественный и качественный состав, нормальное значение цифр данных микроорганизмов в здоровой внутренней среде влагалища.
Таблица включает в себя следующие названия микроорганизмов:
- Lactobacillus spp.
- Streptococcus spp.
- Enterobacterium spp.
- Staphylococcus spp.
- Gardnerella vaginalis + Prevotella bivia + Porphyromonas spp.
- Eubacterium spp.
- Leptotrichia spp. + Sneathia spp. + Fusobacterium spp.
- Clostridium spp. + Lachnobacterium spp.
- Megasphaera spp. + Dialister spp. + Veillonella spp.
- Corinebacterium spp. + Mobiluncus spp.
- Peptostreptococcus spp.
- Mycoplasma genitalium
- Atopobium vaginae
- Candida spp.
- Ureaplasma spp.
- Micoplasma hominis
Значения полученных результатов
Spp - означает, что количественное значение указано не отдельного микроорганизма, а 1 группы - колонии бактерий.
После проведения компьютерного анализа полученных данных, данные указатели подаются в специальной таблице. Обычно результаты приходят на электронный адрес пациентки или находятся у врача в электронном или распечатанном виде.

Следующая группа носит название микоплазмы, куда входят 2 микроорганизма: Mycoplasma hominis и группа Ureaplasma (urealyticum + parvum). Завершает таблицу результатов грибы Рода Кандида.

Результаты удобны тем, что числовые значения, написанные в первом столбце высчитываются в логарифмы - отношение высеянных бактерий к общей массе взятого мазка.
И в последнем столбце указываются не просто нормы в цифрах, а на сколько полученные результаты превышают или преуменьшают необходимые числа. То есть женщине не нужно сравнивать свои цифры с нормальными, а можно просто посмотреть на последний столбец и сразу увидеть норму или патологию.
Эффективность данного анализа не заставила себя ждать, и в настоящее время он первый среди подобных.
049264 0
При рассмотрении клинического значения отдельных групп микроорганизмов будет использована их наиболее распространенная фенотипическая классификация. Будут рассматриваться лишь наиболее значимые роды и виды микроорганизмов.
Необходимо подчеркнуть, что оценка клинической значимости выделенных микроорганизмов возможна лишь при уверенности в правильности получения, хранения и транспортировки материала.
Аэробные грамположительные кокки делят на две подгруппы: каталазоположительные и каталазоотрицательные. Разделение основано на выявлении фермента каталазы в простом тесте с перекисью водорода.
Каталазоположительные кокки
Представители данной группы микроорганизмов являются компонентами нормальной микрофлоры человека. В группу входят следующие роды:
- Staphylococcus;
- Micrococcus;
- Stomatococcus.
Стафилококки (Staphylococcus spp.)
В настоящее время описано 34 вида стафилококков. Поскольку основное клиническое значение среди стафилококков, как наиболее вирулентный, имеет золотистый стафилококк (Staphylococcus aureus), его дифференцировка от других видов представляется практически важной задачей. Эта задача может быть достаточно просто решена путем выявления коагулазной активности культуры исследуемого микроорганизма в простом тесте с кроличьей плазмой.
Так как среди стафилококков, не относящихся к виду S. aureus, коагулазная активность встречается редко, то термин «коагулазопозитивные» стафилококки используется как синоним золотистого стафилококка, а все другие виды объединяются под термином «коагулазонегативные». На практике в точной видовой идентификации коагулазонегативных стафилококков достаточно часто нет необходимости. Такая информация важна для эпидемиологического мониторинга, а также в случае тяжелых инфекций.
Штаммы стафилококков способны продуцировать значительное количество разнообразных факторов вирулентности. Наиболее полный «набор» этих факторов встречается у штаммов S. aureus, штаммы других видов, как правило, продуцируют значительно меньшее их количество.
К факторам вирулентности стафилококков относятся:
1) поверхностные белки, способствующие колонизации эпителиальных и других тканей за счет связывания с белками внеклеточного матрикса (ламинином, фибронектином и др.);
2) поверхностные факторы, предотвращающие захват микроорганизма фагоцитами, — полисахаридная капсула и белок А. Белок А связывается с антителам через их Fc-фрагмент, препятствуя нормальному процессу опсонизации. В результате антитела на поверхности микробной клетки оказываются в положении, затрудняющем фагоцитоз (рис. 1);
3) факторы, способствующие выживанию микроорганизма внутри фагоцитов (каротеноиды, продукция каталазы);
4) внеклеточные белки:
- токсины, разрушающие мембраны эукариотических клеток и способствующие распространению микроорганизма в тканях (α-, β-, γ-, δ-токсины, проявляющие гемолитическую активность, и лейкоцидин);
- пирогенные экзотоксины: энтеротоксины (от А до Н) и токсин синдрома токсического шока (TSST). Указанные экзотоксины обладают свойствами суперантигенов. Суперантигены активируют Т-лимфоциты (независимо от процесса распознавания антигена) и индуцируют массивное высвобождение цитокинов, что и приводит к развитию синдрома токсического шока;
- эксфолиативные токсины;
- ферменты, стимулирующие образование фибрина и фибринолиз, - коагулаза, стафилокиназа;
- гидролитические ферменты - липаза, нуклеаза, уреаза, гиалуронидаза.
Рис. 1. Антифагоцитарные свойства стафилококкового белка А
Несмотря на приведенное разнообразие факторов вирулентности, при условии целостности эпителиальных покровов иммунокомпетентный организм успешно противостоит развитию стафилококковых инфекций. Более того, стафилококки являются основным и необходимым компонентом нормальной микрофлоры кожных покровов. Наибольшая плотность различных видов стафилококков обнаруживается в устьях волосяных фолликулов, потовых и сальных желез. Отдельные виды стафилококков проявляют тропизм к различным участкам кожного покрова.
Так, на коже волосистой части головы у взрослых преобладают S. capitis, на коже лица - S. epidermidis, в области наружного слухового прохода - S. auricularis. Высокая плотность стафилококков обнаруживается в подмышечных впадинах и в области промежности, где создаются благоприятные условия для существования микроорганизмов; преобладающими видами являются S. epidermidis и S. hominis. В области промежности встречаются также S. aureus и S. saprophyticus. На коже конечностей и туловища плотность стафилококков, как правило, невысокая, к преобладающим видам относятся S. epidermidis и S. hominis.
Основное место обитания S. aureus у здоровых людей - внутренняя поверхность крыльев носа. Феномен носительства S. aureus, вероятно, имеет генетическую природу. Можно выделить группы лиц, у которых носительство S. aureus является постоянным или транзиторным, для части человеческой популяции носительство микроорганизма вообще не характерно. Оценить количественное соотношение приведенных групп достаточно сложно, так как отсутствуют единые критерии для описания феномена постоянного или транзиторного носительства. По данным различных исследователей, суммарный процент постоянных и транзиторных носителей золотистого стафилококка в человеческой популяции колеблется от 19 до 68%. Имеются сообщения, подтверждающие персистентно у человека одного и того же штамма на протяжении более 10 лет.
Высокая частота распространения среди человеческой популяции постоянных носителей S. aureus лишает целесообразности проведение массовых обследований среди медицинского персонала на носительство этого микроорганизма.
В то же время практическое значение имеет выявление носителей штаммов S. aureus, устойчивых к метициллину/оксациллину (MRSА - Methicillin Resistant Staphylococcus aureus), как среди медицинского персонала, так и среди пациенток. При выявлении среди медицинского персонала носителей MRSА возможна их санация мупироцином.
При выявлении пациентов с бессимптомным носительством или инфекциями, вызванными MRSA, рекомендуется их изоляция, однако осуществление такого подхода в подавляющем большинстве лечебных учреждений РФ представляется мало реальным.
Клинические проявления стафилококковых инфекций определяются особенностями продукции факторов вирулентности отдельных штаммов и локализацией процесса.
S. aureus. Выделение S. aureus из клинического материала практически всегда свидетельствует о его этиологической значимости. Оценивая роль S. aureus в патологии человека следует разделять вызываемые этим микроорганизмом внебольничные и госпитальные инфекции.
Из внебольничных инфекций у иммунокомпетентных лиц чаще всего встречаются стафилококковые поражения кожи и мягких тканей, развивающиеся в результате нарушения целостности кожного покрова (микротравм). В подавляющем большинстве случаев инфекции локализованы (фурункул, карбункул и др). Основным фактором, ограничивающим распространение инфекции, служит фагоцитарная реакция.
К вторым по важности воротам инфекции S. aureus относятся дыхательные пути. При этом, как и в случае с инфекциями кожи, для развития болезни необходимо повреждение поверхностных защитных структур. Одним из основных факторов, способствующих развитию внебольничной стафилококковой пневмонии, являются вирусные инфекции дыхательных путей (прежде всего грипп).
В развитии внебольничных инфекций мочевыводящих путей роль S. aureus незначительна.
При массивном поступлении в желудочно-кишечный тракт стафилококковых энтеротоксинов развивается картина гастроэнтероколита. Такие условия создаются при размножении микроорганизмов в продуктах питания и их употреблении беp термической обработки.
В естественных условиях частота случаев генерализации S. aureus инфекции крайне низка, если оценивать ее относительно частоты распространения легких локализованных инфекций. Тем не менее, по абсолютной частоте стафилококковые остеомиелиты, артриты, эндокардиты, сепсис и септический шок составляют серьезную проблему.
Синдром токсического шока вызывают штаммы S. aureus, продуцирующие соответствующий токсин. Интерес к этой патологии и ее детальное изучение в 80-е годы были связаны с многочисленными случаями развития синдрома у молодых женщин, использовавших некоторые типы вагинальных тампонов, в которых создавались благоприятные условия для пролиферации микроорганизма. В последующие годы было показано, что развитие синдрома токсического шока в значительной части случаев не связано с использованием вагинальных тампонов и возможно при инфекциях любой локализации. Было также установлено, что синдром токсического шока вызывают и стафилококковые энтеротоксины.
Сравнительно новой для РФ патологией являются правосторонние эндокардиты, развивающиеся у лиц с различного рода лекарственными зависимостями, постоянно использующих внутривенный путь для введения препаратов.
Среди госпитальных инфекций , вызываемых S. aureus, наиболее часты инфекции области операционной раны. Эти инфекции существенно варьируют по объему поражения тканей (от поверхностных инфекций в области шва до медиастенита после операций коронарного шунтирования), однако по патогенезу они принципиально не отличаются от внебольничных инфекций.
S. aureus - это частый этиологический агент такой типичной госпитальной патологии, как вентилятор-ассоциированные пневмонии, катетер-ассоциированные инфекции и инфекции имплантатов.
S. epidermidis и другие коагулазонегативные стафилококки характеризуются значительно меньшей клинический значимостью по сравнению с S. aureus, так как у них отсутствуют многие факторы вирулентности. В отсутствие серьезных нарушений резистентности эти микроорганизмы не имеют существенного значения в патологии человека. Однако в некоторых ситуациях S. epidermidis и другие коагулазонегативные стафилококки становятся ведущими возбудителями, превосходя по значению S. aureus.
Одними из немногих факторов вирулентности коагулазонегативных стафилококков являются капсульные и другие адгезины, обеспечивающие прикрепление микроорганизмов к пластиковым поверхностям и белкам внеклеточного матрикса (фибриноген, фибронектин и др.). Отложение этих белков практически на всех внутрисосудистых и имплантируемых устройствах (различные катетеры, шунты, искусственные клапаны, водители ритма и др.) создает благоприятные условия для адгезии стафилококков. После адгезии микроорганизмы достаточно быстро формируют биопленку, в составе которой они оказываются защищенными от действия факторов резистентности хозяина и антибактериальных препаратов.
Благодаря способности к адгезии коагулазонегативные стафилококки оказываются ведущими возбудителями катетер-ассоциированных инфекций и инфекций имплантатов. В особой степени подвержены риску развития инфекций, вызываемых коагулазонегативными стафилококками, новорожденные, пациенты с гематологической и онкологической патологиями.
Оценивая значение коагулазонегативных стафилококков при других нозологических формах госпитальных инфекций следует отметить, что эти микроорганизмы, даже на фоне иммуносупрессии, практически никогда не вызывают инфекций дыхательных (в частности, пневмоний) и мочевыводящих путей.
Необходимо также иметь в виду, что коагулазонегативные стафилококки являются основными микроорганизмами, контаминирующими кровь при ее исследовании нa стерильность.
Среди коагулазонегативных стафилококков относительно часто от больных выделяются следующие виды: S. saprophyticus (может быть этиологическим агентом цистита у женщин, негонококкового уретрита у мужчин), S. haemolyticus, S. hominis, S. warneri, S. capitis, S. simulans и некоторые другие.
В связи с низкой вирулентностью коагулазонегативных стафилококков оценка их этиологической значимости всегда представляет серьезную проблему.
Micrococcus spp. и Stomatococcus spp. Представители этих родов грамположительных кокков входят в состав нормальной микрофлоры кожи и верхних отделов дыхательных путей (Stomatococcus muсilaginosus). Их клиническое значение по существу ограничено случаями инфекции у больных с нейтропенией и у больных с иммунодефицитами. Нередко могут вызывать перитонит у больных, находящихся на длительном амбулаторном диализе.
Каталазоотрицательнме кокки
Указанная группа микроорганизмов является достаточно многочисленной. В ее состав входят следующие основные роды:
- Streptococcus spp.
- Enterococcus spp.
- Lactococcus spp.
- Leuconostoc spp.
- Pediococcus spp.
Стрептококки (Streptococcus spp.)
Данный род микроорганизмов характеризуется значительным видовым разнообразием и выраженными различиями в вирулентности отдельных видов. Определенные трудности связаны с классификацией стрептококков. На практике, кроме видового названия микроорганизмов, используют такие термины, как «стрептококки группы А, В» и др., а также «α- и β-гемолитические стрептококки». Такое терминологическое разнообразие объясняется использованием различных систем межвидовой дифференцировки.
В ходе микробиологической диагностики одним из отправных моментов для дифференцировки стрептококков служит характер гемолиза на плотных питательных средах, содержащих кровь (цельные эритроциты). Под β-гемолизом понимают образование зоны полного просветления среды вокруг колонии микроорганизма (полный гемолиз эритроцитов). Под α-гемолизом понимают частичное просветление среды с появлением зеленоватого оттенка. Характер гемолиза зависит от продукции гемолизина определенного типа (токсина, разрушающего эритроциты). Детальное описание гемолизинов и более тонких различий в характере гемолиза выходит за рамки работы.
Для обозначения стрептококков, проявляющих α-гемолиз, достаточно часто используют термины «зеленящие» стрептококки или стрептококки группы «viridans». Однако в настоящее время многие эксперты предпочитают не использовать этот термин.
Кроме характера гемолиза, для дифференцировки стрептококков Ребекка Лансфельд в свое время предложила использование серологических методов. При помощи набора антисывороток удалось выделить несколько групп стрептококков (А, В, С, D, Е, F и др.), обладающих общими антигенами, однако часть микроорганизмов серотипировать такими методами не удается. Оказалось также, что одним и тем же антигеном могут обладать стрептококки различных видов. Тем не менее в некоторых случаях серотипирование позволяет осуществить видовую идентификацию стрептококков с удовлетворительным уровнем точности.
Учитывая недостаточную разрешающую способность фенотипических методов классификации стрептококков, современная таксономия этих микроорганизмов строится на генетических методах.
В настоящее время выделяют около 40 видов стрептококков, которые объединяют в 6 кластеров (групп):
- Pyogenic;
- Anginosus;
- Mitis;
- Salivarius;
- Bovis;
- Mutans.
Стрептококки относятся к нормальной микрофлоре слизистых оболочек дыхательных путей, а также желудочно-кишечного и урогенитального трактов человека и некоторых животных. При попадании в первично стерильные локусы организма человека они способны вызывать инфекционные заболевания, поэтому при выделении из крови как этиологические агенты инфекций следует рассматривать все виды стрептококков.
К стрептококкам с наиболее четко доказанной патогенностью относятся Streptococcus pyogenes, Streptococcus agalactiae, Streptococcus pneumoniae. В связи с этим в практических лабораториях при выделении из патологического материала стрептококков в первую очередь необходимо проводить тесты, направленные на идентификацию этих микроорганизмов. В идентификации до уровня вида других стрептококков, выделенных из нестерильных локусов opганизма, обычно нет необходимости.
Streptococcus pyogenes (пиогенный стрептококк) относится к β-гемолитическим стрептококкам, к серологической группе А по Лансфельд. Антигены группы А выявляются также у S. anginosus н S. constellatus. Однако, если два указанных вида обычно проявляют α-гемолиз, то для дифференцировки S. pyogenes от других гемолитических стрептококков серологический метод вполне приемлем, разработаны коммерческие тест-системы, основанные на латекс-агглютинации.
Пиогенный стрептококк обладает широким набором факторов вирулентности, к ним относятся:
- М-протеин и М-подобные поверхностные протеины. Указанные белки не являются адгезинами в строгом смысле этого слова. Они участвуют в агрегации микробных клеток в очаге инфекции и способствуют адгезии, хотя конкретный механизм этого процесса не ясен. Известно более 100 серотипов М-протеина. Антигенную вариабельность М-белков используют для типирования стрептококков;
- капсула, состоящая из гиалуроновой кислоты, аналогичной гиалуроновой кислоте млекопитающих, способствует антигенной мимикрии, что затрудняет формирование эффективного иммунного ответа;.
- протеин F, опосредующий связывание микроорганизма с фибропектином;
- пирогенные экзотоксины (А -С), обладающие свойствами суперантигенов;
- гидролитические ферменты: гиалуронидаза, нуклеаза, нейраминидаза, С5а пептидаза (фермент, разрушающий С5а компонент комплемента, который является мощным хемоаттрактантом);
- гемолизины (стрептолизины О и S). Биологическое значение не установлено, стрептолизин О, вероятно, играет роль в развитии ревматизма);
- стрептокиназа - фермент, обладающий мощной фибринолитической активностью. Вероятно, играет роль в распространении стрептококков в тканях.
Наиболее часто пиогенный стрептококк вызывает тонзиллит и фарингит, а также инфекции кожи (пиодермии). Реже стрептококки вызывают инфекции в других отделах дыхательных путей (отиты, синуситы и пневмонии). К относительно редким заболеваниям относят рожистое воспаление и скарлатину, последняя патология по существу, является реакцией на циркулирующие в крови пирогенные экзотоксины. У отдельных штаммов S. pyogenes обнаруживают четкий тканевый тропизм, однако механизм этого явления не изучен.
Одним из редких вариантов развития локализованных инфекций может быть их генерализация с последующим развитием поражений костей, суставов, эндокарда, менингита. Стрептококковые инфекции, сопровождающиеся выделением возбудителя из первично стерильных локусов организма человека и развитием токсического шока, расценивают как инвазивные.
С конца 80-х годов повсеместно отмечается тенденция к росту тяжелых инвазивных стрептококковых инфекций. Причина этого явления не ясна. У штаммов, вызывающих инвазивные инфекции, не обнаруживают каких-либо дополнительных детерминант вирулентности, их также не удастся связать с каким-либо определенным серотипом. Инвазивные инфекции развиваются в основном у пожилых пациентов с различными сопутствующими заболеваниями.
К наиболее тяжелым инфекциям относится некротизирующий фасциит, проявляющийся в быстро прогрессирующем развитии некроза подкожной клетчатки, подлежащих фасций и мышц и сопровождающийся развитием токсического шока.
К осложнениям стрептококковых инфекций относятся ревматическая лихорадка и постстрептококковый гломерулонефрит. Ревматическая лихорадка развивается только после острого тонзиллофарингита, a постстрептококковый гломерулонефрит как после тонзиллофарингита, так и после инфекций кожи.
Streptococcus agalactiae (β-гемолитические стрептококки группы В). Микроорганизм встречается на слизистой оболочке дыхательных путей, редко на кожных покровах. Основное значение имеет колонизация S. agalactiae слизистой оболочки влагалища у женщин (до 25% случаев). Микроорганизм вызывает тяжелые эндометриты, он также является ведущим этиологическим агентом сепсиса и менингита у новорожденных, значительно чаще поражаются недоношенные дети. Инфицирование детей происходит в процессе родов.
Генерализованные инфекции, вызванные стрептококками группы В, встречаются у пациентов на фоне диабета и других хронических заболеваний; известны случаи развития синдрома токсического шока.
Streptococcus pneumoniae (пневмококки). Пневмококки относятся к α-гемолитическим, серологически не типируемым стрептококкам. Они обладают выраженной вирулентностью (продуцируют пневмолизин), однако достаточно часто встречаются на слизистой оболочке зева у здоровых лиц. Хотя пневмококки и отличаются характерными морфологическими и культуральными свойствами, но при пренебрежении простыми тестами для их дифференцировки от других α-гемолитических стрептококков (чувствительность к оптохину и желчи) возможна значительная гипердиагностика.
Пневмококки относятся к ведущим этиологическим агентам пневмонии, причем важно иметь в виду, что определенная часть пневмококковых пневмоний характеризуется тяжелым и крайне тяжелым течением и сопровождается бактериемией. Выделение микроорганизма из крови является более надежным подтверждением этиологической роли S. pneumoniae при пневмонии, чем его выделение из мокроты. Пневмококки служат также этиологическими агентами менингита.
«Viridans» group Streptococcus spp. (зеленящие стрептококки). Группа «зеленящих» стрептококков объединяет около 20 видов, вызывающих α-гемолиз на кровяном агаре. Как уже отмечалось, выделение этой группы по современным представлениям недостаточно оправдано. Однако на практике в обозримом будущем этот термин, вероятно, будет иметь право на существование для обозначения штаммов α-гемолитических стрептококков, идентификация которых до уровня вида по тем или иным причинам не проводилась.
Основной нозологической формой инфекционных заболеваний, вызываемых стрептококками группы «viridans», у иммунокомпетентных пациентов являются эндокардиты. Стрептококки, рассматривающиеся как возбудитель эндокардита, должны быть идентифицированы до уровня вида.
При выделении микроорганизмов этой группы из мокроты их практически всегда следует рассматривать как контаминируещие патологический материал. Однако полностью исключить этиологическую роль зеленящих стрептококков при пневмонии (особенно у иммунокомпрометированных больных) нельзя. Для признания этиологической значимости зеленящих стрептококков при пневмонии необходима уверенность в правильности забора материала, наличие в нем признаков воспаления (лейкоцитов), выделение микроорганизма в высоком титре и чистой культуре.
Зеленящие стрептококки играют существенную роль в патологии у пациентов с нейтропенией (особенно при поражениях слизистой оболочки полости рта), у них возможно развитие бактериемии, сопровождающейся явлениями сепсиса и токсического шока.
Enterococcus spp . (энтерококки). Энтерококки в 1984 году на основании генетических данных, полученных при изучении ДНК этих микроорганизмов, были выделены в самостоятельный род - Enterococcus (до этого их относили к роду Streptococcus). Однако в литературе прошлых лет (а иногда и в современной) употребляются видовые названия: Streptococcus faecalis, Streptococcus faecium. Всего известно 17 видов энтерококков. Микроорганизмы могут не вызывать гемолиз на кровяных средах, либо вызывают α-гемолиз; серологически часть энтерококков относят к группе D, однако большинство не типируется.
Энтерококки являются постоянным компонентом микрофлоры кишечника человека. В то же время в ряде случаев энтерококки вызывают тяжелые инфекции человека, однако об их вирулентности известно сравнительно мало. К настоящему времени накапливаются данные о том, что некоторые свойства энтерококков можно pacсматривать как факторы вирулентности. К ним относятся:
- продукция цитолизина, лизирующего эукариотические клетки и клетки грамположительных микроорганизмов;
- продукция металлоэндопептидазы, гидролизующей желатину, коллаген, гемоглобин;
- продукция белка агрегации, способствующего прикреплению энтерококков к клеткам эпителия и агрегации микроорганизмов; предполагается, что белок необходим для процессов генетического обмена при конъюгации.
Перечисленные факторы достоверно чаще выявляются у штаммов, выделенных от пациентов с тяжелыми инфекциями, чем от здоровых лиц. В эксперименте штаммы, продуцирующие факторы вирулентности, вызывают достоверно более тяжелые инфекции. Однако то, каким образом происходит повышение вирулентности, не совсем ясно.
Важно отметить, что предполагаемые факторы вирулентности обнаруживаются практически только у Е. faecalis, их присутствие у штаммов Е. faecium крайне редко.
Наиболее часто энтерококки вызывают инфекции мочевыводящих путей, причем при госпитальных инфекциях их этиологическая роль особенно существенна.
Энтерококки закономерно выделяются при интраабдоминальных инфекциях, однако практически всегда в ассоциации с другими микроорганизмами; их самостоятельное этиологическое значение при этих заболеваниях маловероятно. При раневых инфекциях энтерококки обычно колонизируют очаг инфекции, они выделяются в ассоциации с другими микроорганизмами, которые, как правило, и играют роль ведущих патогенов.
Третьим по значению патологическим процессом, в котором принимают участие энтерококки, является нозокомиальная бактериемия, как правило, связанная с центральными венозными катетерами.
Энтерококки крайне редко вызывают инфекции другой локализации (дыхательных путей, центральной нервной системы и др.).
Значение энтерококков как возбудителей нозокомиальных инфекций в странах Северной Америки и Западной Европы за последние 10 лет существенно возросло. В США энтерококки считаются вторыми по частоте возбудителями нозокомиальных инфекций мочевыводящих путем и третьими - нозокомиальных бактериемий. При этом какого-либо изменения в спектре вызываемых энтерококками инфекций не произошло. Серьезную проблему генерализованные энтерококковые инфекции создают не столько в силу тяжести течения заболевания, сколько из-за трудностей лечения, что связано с природной и приобретенной устойчивостью этих микроорганизмов ко многим антибиотикам.
В качестве наиболее вероятной причины указанной динамики в этиологии нозокомиальных инфекций признают вытеснение под действием антибиотиков обычной грамотрицательной микрофлоры из естественных мест обитания в организме человека и заполнение этих ниш энтерококками.
Из инфекций, актуальных для хирургической практики и вызываемых энтерококками, следует также отметить эндокардиты.
Из многих других каталазоотрицательных грамположительных кокков, достаточно редко вызывающих генерализованные инфекции у иммунокомпрометированных больных, о Leuconostoc, Pediococcus следует упомянуть лишь потому, что они обладают природной устойчивостью к ванкомицину. При ошибках идентификации о них могут сообщать как о ванкомицинрезистентных стафилококках или энтерококках.
- Сырники из творога с яблоками
- Как правильно хранить хлеб: несколько полезных советов
- Сталинская высотка на площади восстания
- Жизнь после смерти в христианстве
- Нужно ли поститься перед исповедью, можно ли есть перед исповедью?
- Пигмалион читать онлайн краткое содержание
- Кант, Иммануил – краткая биография
- История представлений о сознании и основные концепции его понимания Платон сознание
- Что такое подлежащее и сказуемое?
- «Измени мышление — и ты изменишь свою жизнь» Б
- Заговоры и ритуалы на деньги в домашних условиях
- Штрафы гибдд: бухгалтерский и налоговый учет Бухгалтерия как закрывать в 1с штрафы гибдд
- Как консервировать кукурузу зернами и початками в банках в домашних условиях на зиму
- Скумбрия на сковороде, тушеная с морковью и луком Как потушить скумбрию с луком и морковью
- Звезда Руси: значение символа
- Значение оберега звезда руси
- Лазарева суббота - приметы и обычаи, что можно и что нельзя делать в Лазареву субботу?
- К чему снится карп. Что значит карп во сне. Приснился карп по Нострадамусу
- Сергей Мамедов, Член Совета Федерации Федерального Собрания РФ от Самарской области: биография, личная жизнь
- Как надо учить грамматику?